肥満と肥満症はなぜ問題?予防法・改善策の重要性
目次

こんにちは、スリーウエルネストレーナーの尾嶋です。
気付けば溜まっていた脂肪や少しの気の緩みからいつの間にか肥満になっていたという方は少なくないと思われます。肥満は、糖尿病や高血圧症などの生活習慣病や整形外科的疾患などのリスクを高めることから予防と改善が重要です。今回のブログでは、日本における肥満と肥満症、予防と改善における栄養・運動の取り組みの重要性についてご紹介します。
肥満とは?

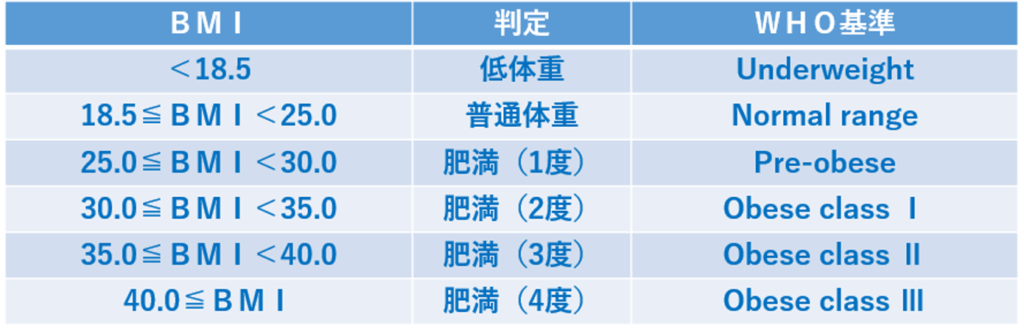
肥満の定義はBMIを基準としています。
BMI=「体重(㎏)÷身長(m)の2乗」
肥満の判定基準は国によって異なり、WHO(世界保健機関:World Health Organization 1948年4月7日設立)は、BMI30以上を肥満としています。
日本では、一般社団法人日本肥満学会が、
BMI18.5未満を「低体重」
BMI18.5~25未満を「普通体重」
BMI25以上で脂肪組織に脂肪が過剰に蓄積した状態を「肥満」
と定義しています。
BMIは体重と身長から単純に計算された値ですので、これだけでは脂肪組織に脂肪が過剰に蓄積した状態なのか筋肉質なのか区別できません。また、BMIは標準でも筋肉や骨と比べて脂肪が多い状態、つまり体脂肪率が高い状態(隠れ肥満)が最近の若い女性に多くみられています。また、同じBMIでもどこに脂肪がついているかで健康への危険性は大きく異なっています。
肥満の種類
「内臓脂肪型肥満(リンゴ型肥満)」
→体幹筋肉の内側の腹腔内に脂肪が蓄積する。高血圧、糖尿病、脂質代謝異常などを発症する確率が高い。
「皮下脂肪型肥満(洋梨型肥満)」
→腰まわりや太ももなど下半身を中心に皮下脂肪が多く溜まっているものの内臓脂肪は少ない。
日本の近年の肥満傾向
日本における成人の肥満者の割合
男性は33.0%
女性は22.3%
平成21年から令和元年までの肥満者の推移ですが、女性はこの10年間は有意な増加は見られない一方で、男性は平成25年以降、有意に増加傾向。令和元年の肥満者を性・年齢階級別に見ると、男性の40歳代・50歳代は約4割が、女性の60歳代は約3割が肥満に該当しています。
健康診断でよく聞く、メタボ(メタボリックシンドローム)とは?

2008(平成20年)年度から開始された「特定健診・特定保健指導」の主軸となっている「メタボリックシンドローム」とは、「内蔵型肥満」の人が高血圧・高血糖・脂質代謝異常のうち2つ以上を併発している状態を指します。

BMI(肥満指数)25以上!?肥満の病気発症リスク
BMI25を超えると、高血圧症・脂質異常症・2型糖尿病などの生活習慣病の発症リスクが2倍以上になり、脂肪性肝疾患や腎臓病、膝・股関節などの関節障害などのリスクが高まることが知られています。
また、国立がん研究センターは、肥満によって食道・膵臓・肝臓・腎臓・大腸・乳房(閉経後)・子宮体部のがんの発症リスクが確実に上がると報告しています。
肥満に関連疾患が伴う肥満症の治療の必要性
肥満症とは
「肥満に起因ないし関連する健康障害を合併するか、その合併症が予測され、医学的に減量を必要とする疾患」と定義しています。
内臓脂肪面積が100㎠以上の内臓脂肪型肥満の場合は、健康障害を合併するリスクが高いため、健康障害がなくても肥満症と診断します。BMI35以上の高度肥満については、同様の肥満関連健康障害を有しているか、内臓脂肪蓄積がみられる場合は、高度肥満症と診断します。高度肥満症の場合、呼吸障害や運動器疾患、肥満関連腎臓病、心不全などの発症リスクがさらに高くなります。
では、肥満症を改善するにはどういうことを気付ければいいでしょうか。
肥満症の予防と対策

摂取エネルギー&消費エネルギーを調整しよう
厚生労働省の「健康づくりの身体活動基準2013」では、食事による摂取エネルギー量と運動による消費エネルギー量をおおまかに計算して、摂取エネルギー量を消費エネルギー量より少なくすることで減量をめざす方法を具体的に示しています。
身体活動の種類別のメッツ値は、「健康づくりのための身体活動基準2013」や国立健康・栄養研究所が作成した「改訂版『身体活動のメッツ(METs)表』」に掲載されている。
身体活動の量(メッツ・時間)に体重を(㎏)を乗じるとエネルギー消費量を(㎉)を算出
減量を目的とする場合は、このエネルギーのうち、体脂肪燃焼に使われているエネルギー消費量を求めるために、安静時のエネルギー消費量1メッツを引いた値を算出する必要があります。

下記の表2は、減量目標達成のためのプランの立て方を示したものです。
脂肪1gをカロリーに変換すると9kcalです。 脂肪の2割りは水分ですので、脂肪1kgを消費するのに必要なカロリーは約7000 kcalになります
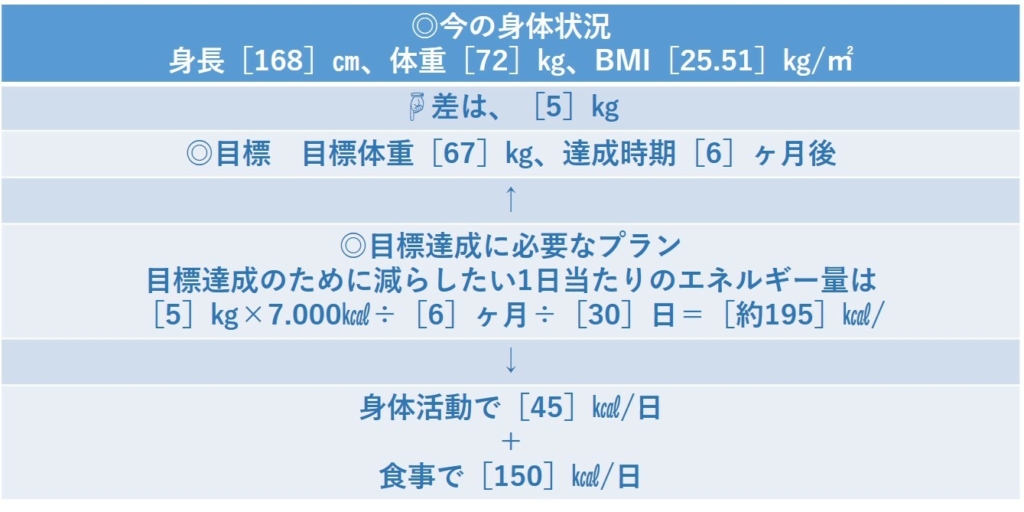
例:身長168㎝、体重72㎏の人が、6か月後に体重67(マイナス5㎏)にすることを目標
目標達成のためには、180日間で3万5000㎉分を減らす必要があります。毎日身体活動で45㎉分、食事で150㎉分を減らす計画を立てています。
減量は運動と食事の2本立てで行われますが、両者を比較すると、食事によるカロリー制限の減量効果が高いことから、肥満・肥満症の改善に向けては、食事によるカロリーコントロールを主として、運動によるエネルギー消費量を追加することが多いです。対象者と保健指導実施者が計画を共有して減量を実践していくことが大事です。
種類・種目・強度の選択に注意して、運動しよう

肥満症患者、糖尿病や高血圧などの生活習慣病患者が運動する場合、健康な人と比較して怪我や心血管事故が起こるリスクが高いです。そのため、事前にかかりつけ医師等と運動実施の可否を確認して実施します。
①運動強度が3~6メッツの運動を10メッツ・時/週行うこと
→具体的には、散歩やラジオ体操など「きつい」と感じない程度の運動を30~60分、週3回以上行う目安となります。
★参考ブログ 理学療法士が解説するラジオ体操
②運動の種類は、血圧上昇が小さく、エネルギー消費量の多い有酸素運動を推奨
→運動器の機能を向上させたい場合には、ストレッチングや筋力トレーニングを組み合わせることを勧めています。3メッツ程度(散歩程度)の運藤強度から開始することを勧めています。
③「ややきつい」くらいのメニューで実施する
→強度の決定は、メッツ値だけではなく、*自覚的運動強度(ボルグ指数)も有用で、「楽である」または「ややきつい」と感じる程度とし、「きつい」と感じるような身体活動は避けた方がよいです。
肥満診療ガイドライン2022」でも、運動療法の原則が示されています。運動の種類は、有酸素運動を中心として、筋力トレーニングの併用も望ましいとし、座位行動を減らすことを勧めています。運動の強度と時間については、低~中強度の運動を1日30分以上(短時間の運動を合計30分でもよい)、あるいは、週150分以上行うことを原則としています。また、運動に慣れてきたら、1日60分以上、週300時間以上実施してもよいとしています。
まとめ
肥満にならないようにする基本的な考え方としては、摂取エネルギーより消費エネルギーを多くすることです。食生活ではカロリーを摂りすぎないように注意しつつ、1日に1~2回は体重をはかり、「食べ過ぎかな?」「運動不足かな?」と振り返り、食事量を調整したり、食事のリズム(食事時間・欠食など)を見直すことが重要です。あわせて、身体活動量を増やす工夫が大切であり、そのためには、日常生活で普段行っている活動の中に散歩やラジオ体操などの軽い運動を、毎日続けることで生活のリズムが整い太りにくいからだになりますので、うまく取り入れていただくことをおすすめします。
■参考資料
1,厚生労働省:令和元年国民健康・栄養調査報告、2019,
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/eiyou/rl-houkoku_00002.html
2,文部科学省:令和3年度学校保健統計調査(確報値)、2022.
https://www.mext.go.jp/b_menu/toukei/chousa05/hoken/kekka/k_detail/1411711_00006.htm
3,一般社団法人日本肥満学会:肥満症診療ガイドライン2022.
http://www.jasso.or.jp/contents/magazine/journal.html
4,厚生労働省:健康づくりのための身体活動基準2013.
https://www.mhlw.go.jp/stf/houdou/2r9852000002xple.html
■引用資料
発行/公益財団法人 健康体力づくり事業財団 2023年11月号 健康づくり№547
特集記事「健康づくりのための睡眠ガイド2023」



