理学療法士が解説!変性性股関節症ってどんな病気?原因と対策
目次
こんにちは。スリーウエルネス理学療法士の原田です。
突然ですが、歩き始めや立ち上がり、長く歩く際に股関節に痛みを感じることはありませんか?その痛み、もしかすると股関節の病気かもしれません。
「変形性膝関節症」は、よく聞く病名だと思いますが、「変形性股関節症」という病名もあるのをご存知ですか?今回は辛い痛みを引き起こし、寝たきりの原因にもなりかねない「変形性股関節症」について詳しく解説します。 変形性膝関節症のことが気になる方は、こちらに詳しく解説していますので、参考にしてくださいね。

股関節ってどんな関節?
変形性股関節症について解説する前に、「股関節」とはどんな関節なのか少し勉強しましょう。股関節とは一言でいうと骨盤と太ももの骨(大腿骨)で構成される、足の付け根の関節のこと。
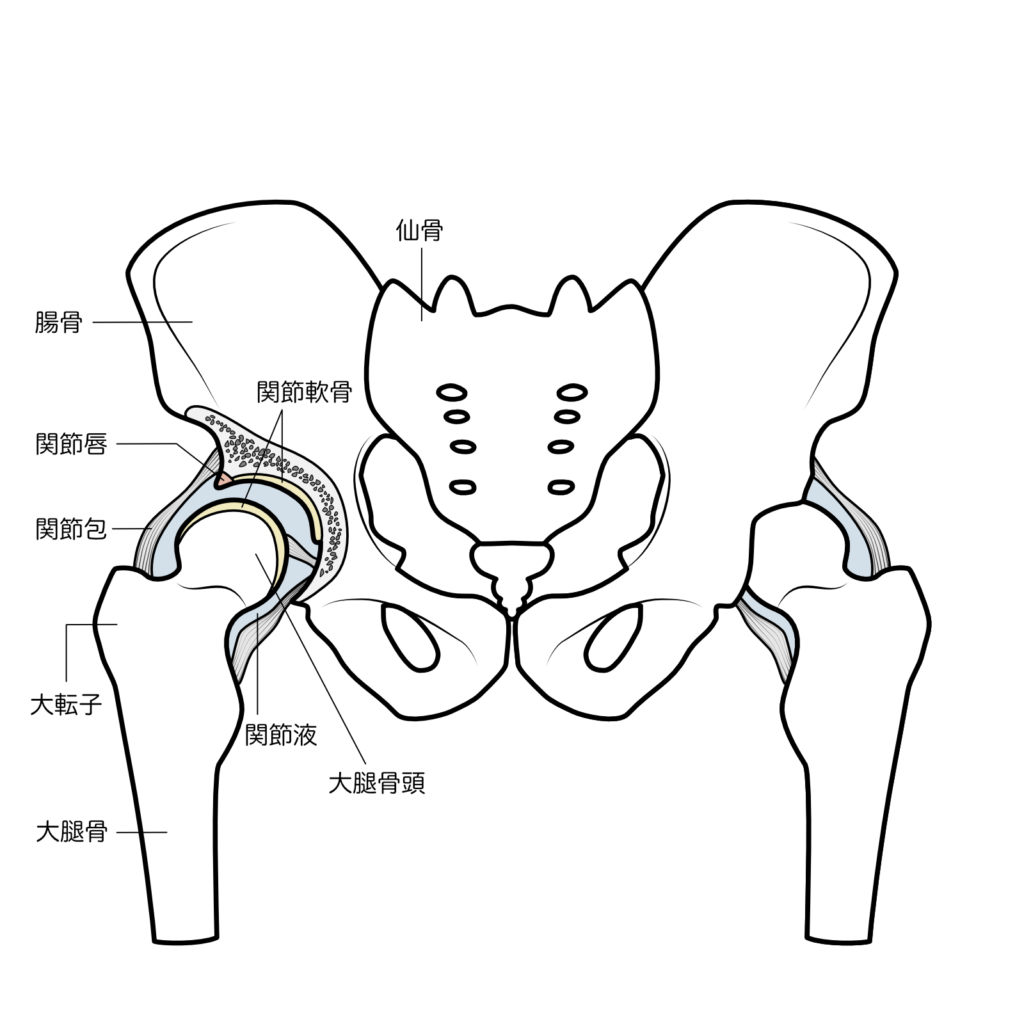
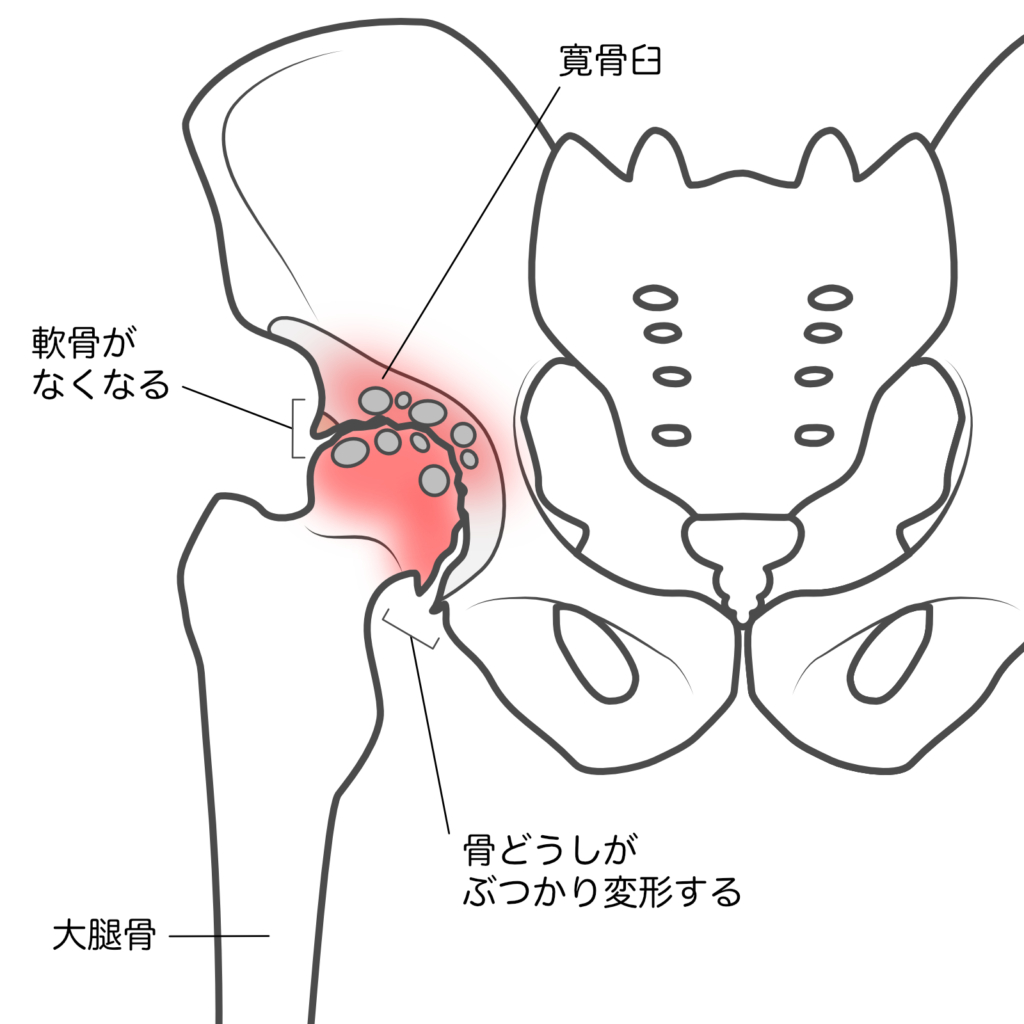
解剖学的には、寛骨(かんこつ)の寛骨臼(かんこつきゅう)と呼ばれる半球型の受け皿に股関節の丸い骨頭と呼ばれる部位がはまり、多方向に動く関節を作っています。寛骨とは腸骨・坐骨・恥骨を合わせた骨の総称。この寛骨に加え仙骨や尾骨で骨盤を形成しています。 関節部はクッションの役割を果たす「関節軟骨」で覆われ、そのほか筋肉や腱、靭帯(じんたい)が関節への負担を適切に分散し、関節への衝撃を和らげてくれます。
変形性股関節症ってどんな病気?
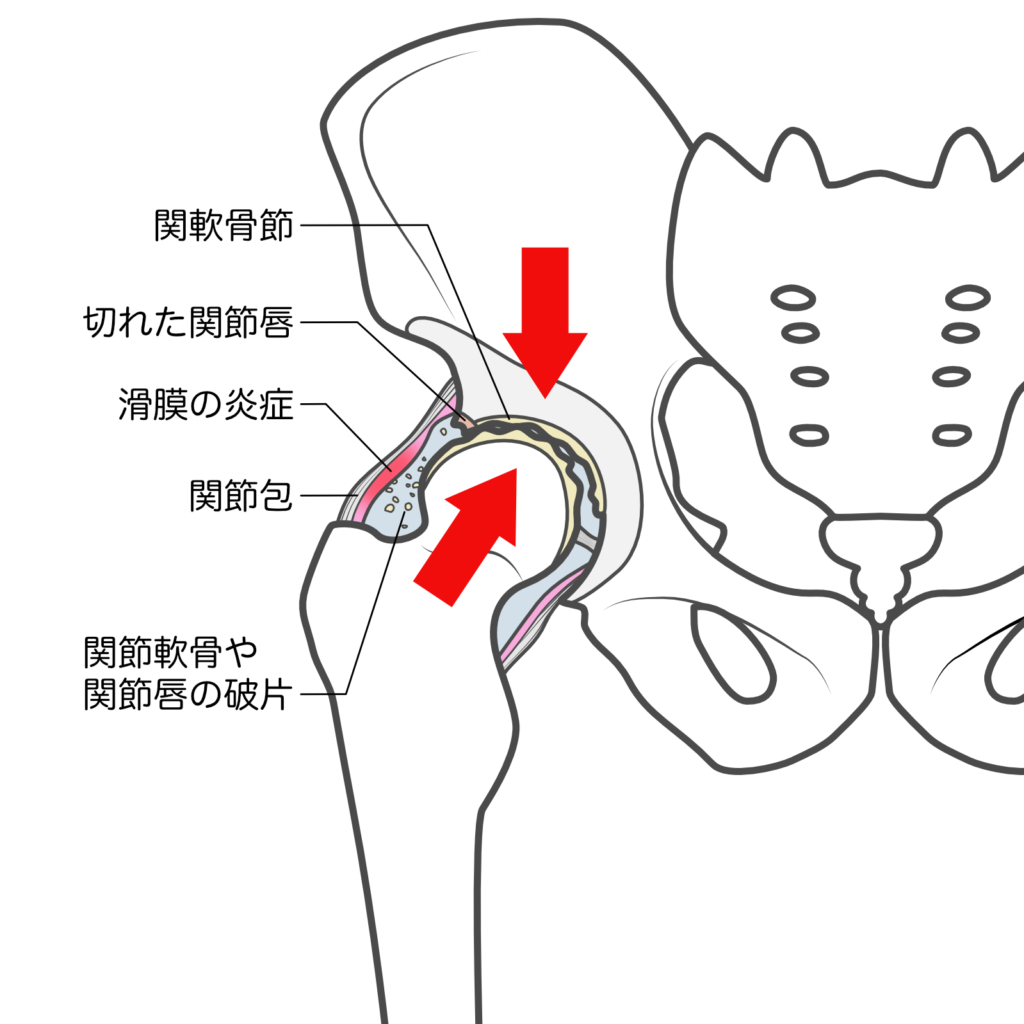
股関節のクッションの役割を果たしていた関節軟骨に過度な負担がかかると、軟骨表面に軽度の摩耗が起こり、軟骨が変形します。軟骨のすり減りが進むと、骨と骨の隙間が減り、関節に炎症反応が引き起こされ、痛みや骨頭・寛骨臼の変形をきたすようになります。この状態が「変形性股関節症」です。
変形性股関節症の有病者数と原因
日本の変形性股関節症の有病率は1.0~4.3%。100人に1~4人程度は変形性股関節症と考えると、そんなに珍しい病気ではないことがわかりますね。また、男性は0~2.0%に対し、女性は2.0~7.5%で、女性の方がかかりやすい傾向にあります。
変形性股関節症に掛かると、筋力の低下や変形による足の長さの左右差、股関節の可動域制限から歩行に異常が生じ、進行すれば靴下の着脱や足の指の爪切りなどの日常生活が困難となり、睡眠も障害されるほどの夜間痛を伴い、著しく日常生活レベルの低下をもたらします。

関節軟骨の変性は加齢の他、人種、性別、肥満といった遺伝的要素に、労働や運動、外傷などの力学的負荷が加わることで発症するとされています。また男性に比べ女性に多い傾向があります。 変形性股関節症は原因が明確ではない一次性と、乳児期の股関節脱臼や寛骨臼(かんこつきゅう)形成不全などの原因疾患がもとで起こる二次性に分けられます。
一次性股関節症
もともと股関節に異常はないのに変形が生じる場合です。欧米の男性に多いパターンで、日本では稀です。
二次性股関節症
股関節に何らかの異常があることが原因で、股関節の変形が生じる場合で、日本人に見られる変形性股関節症のうち、約80%を占めます。
先天性股関節脱臼や臼蓋(きゅうがい)形成不全といった股関節疾患が原因となることが多く、男性より女性に多く見られます。 発症は中高年以降に多く、加齢に伴い変形が徐々に進行していきます。そのため、変形性股関節症は診断を受けてから長く付き合っていく必要があり、適切な知識の習得やリハビリなどの対策を早期から実践することが重要になります。
また、変形や症状が重症化することが少なくありません。手術後も継続的な運動や日常生活での注意が必要となるため、早期から正しい知識やリハビリ方法を知ることで術後もスムーズに対応できます。
変形性股関節症の症状
変形性股関節症の症状は主に「股関節の動きが制限される」「痛み」の二つが挙げられます。股関節は膝や足首に比べ、動く範囲が大きい関節ですが、関節が変形してくると動きが制限されます。結果として、股関節を深く曲げたり、伸ばしたりする必要がある以下のような動作が制限されて日常生活が不自由になります。
進行度合い
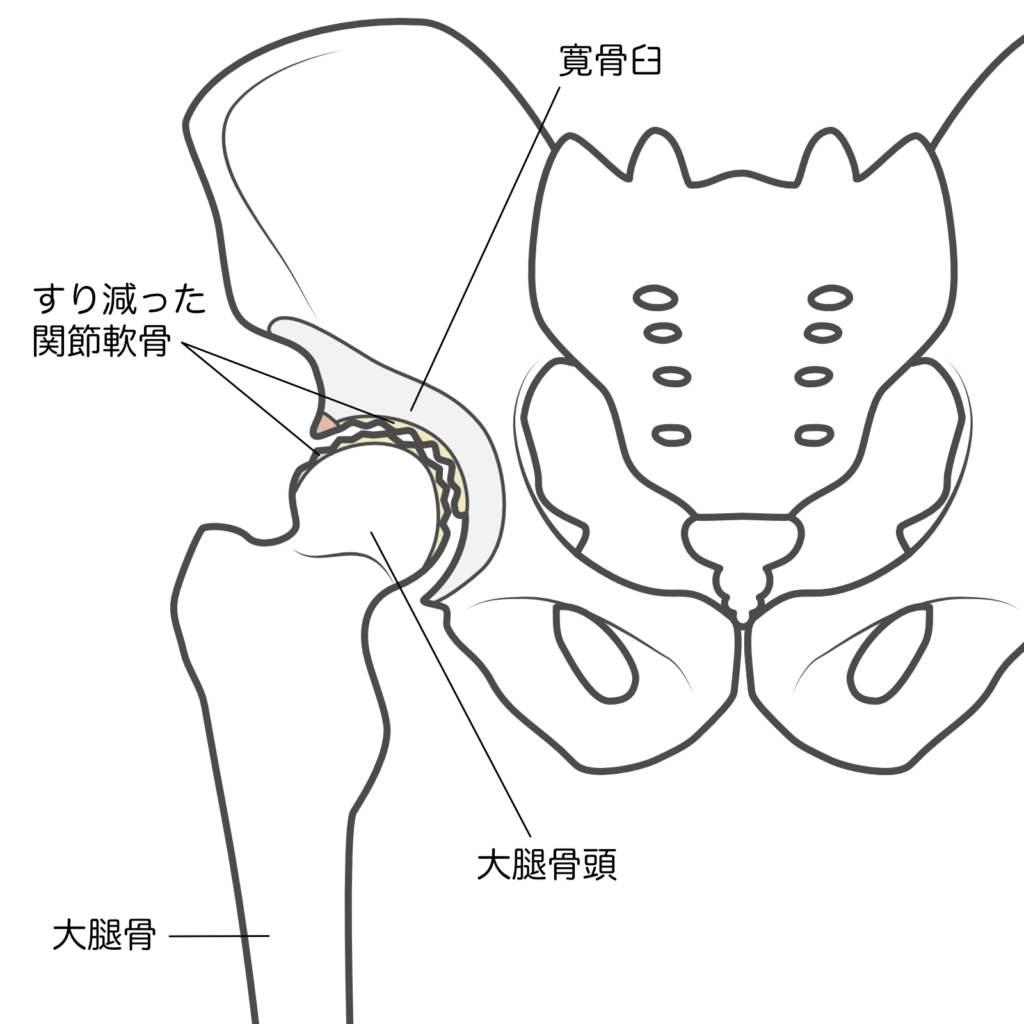
〈前・初期〉
変形が始まる前の臼蓋形成不全などがある状態、もしくは関節の隙間が少し狭くなり、軟骨が薄くなった状態。関節の動きにそれほど制限はありませんが、股関節周辺に痛みを感じることで発見につながることが多いです。
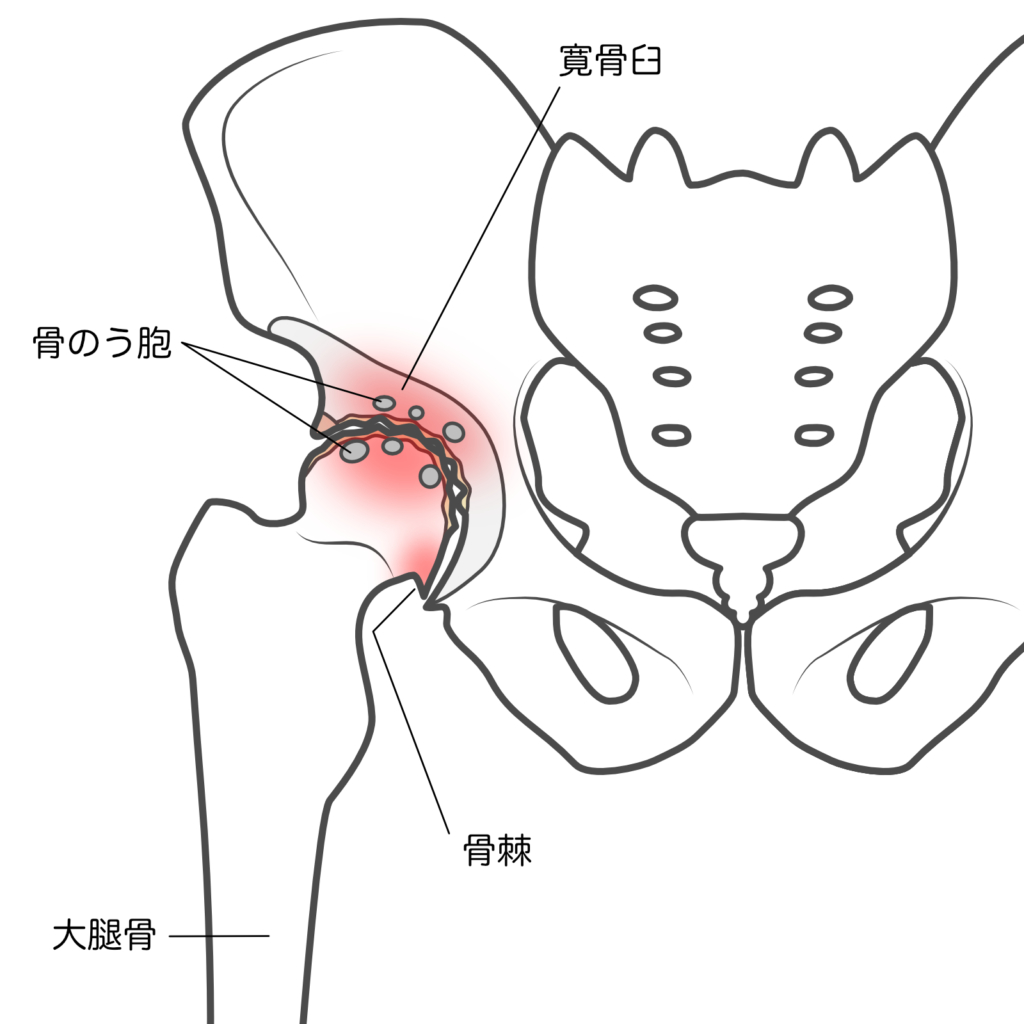
〈進行期〉
関節の隙間が狭くなり、軟骨が固くなった状態。棘(とげ)のように骨が飛び出たり(骨棘:こつきょく)、嚢胞(のうほう)と呼ばれる袋が骨にできたりします。痛みだけでなく、関節の制限も見られ始めます。
〈末期〉
関節の隙間がなくなり、骨棘や嚢胞が目立ちます。関節の制限が重度になり、日常生活に多くの支障が出てきます。
変形性股関節症による特徴的歩き方
進んでしまった骨の変形はトレーニングで治すことはできませんが、関節に負荷をかけまいと、足をかばったり、痛みを避けることで二次的に生じてしまう筋力低下は予防することができます。変形性股関節症が進行すると、この二次的な筋力不足を原因として、下記のような特徴的な歩き方が見られることがあります。
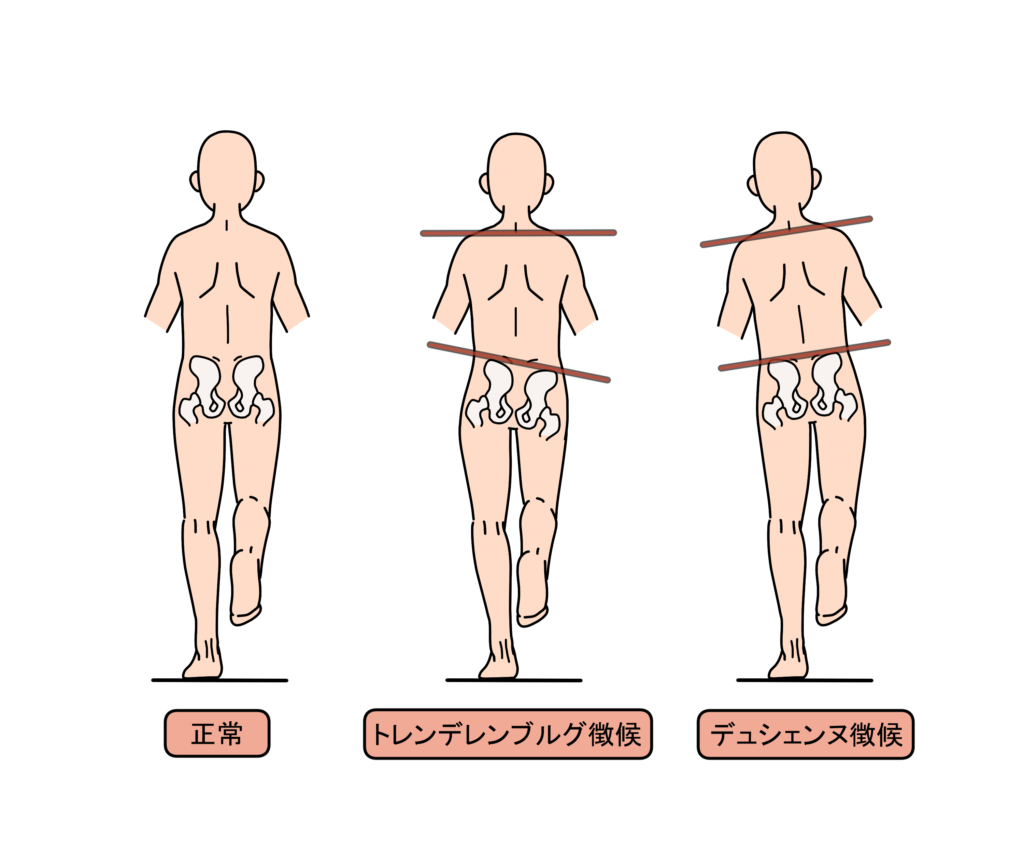
トレンデレンブルグ徴候
歩行時に骨盤が体重を支えている脚と反対側に傾いてしまう。
デュシェンヌ徴候
歩行時に筋力低下の代償動作として体重を支えている脚側への体幹の側屈してしまう。
変形性股関節症の治療
基本的に変形した関節は元には戻りません。
変形性股関節症の治療は進行を遅らせ、二次的な筋力低下を予防するためのトレーニングが基本となります。
症状が進行し、痛みや関節の動きの制限が大きく、日常生活に支障をきたすようになると、手術適応となります。手術の方法としては、関節温存手術と呼ばれる「骨切り術」や関節を取り換える「人工股関節全置換術」と大腿骨の頭の部分のみを換える「人工骨頭置換術」に分けられます。年齢や病状を考慮し、どの術式かを選択します。人工関節の耐用年数が20~30年と持つようになり、ご高齢の方はおそらく一生に一度の手術で済みますが、活動量の多い方や年齢の若い方は手術方法も考慮しなえればなりません。
自宅でできる、股関節周辺筋力UPエクササイズ
紹介したような特徴的な歩き方は、お尻の外側にある中殿筋(ちゅうでんきん)を始めとした外転筋群(股関節を左右に開く筋肉群)に筋力低下があると起きてしまいます。したがって、外転筋群のトレーニングが大切になります。
しかし、変形性股関節症では、体重が股関節にかかった状態で運動すると、関節に負担がかかり、痛みが出ることもあるため、股関節に負担をかけずにトレーニングを行うことがポイント。ベッド上で股関節に体重をかけずに行える簡単なトレーニングをいくつか紹介します。
レッグアブダクション
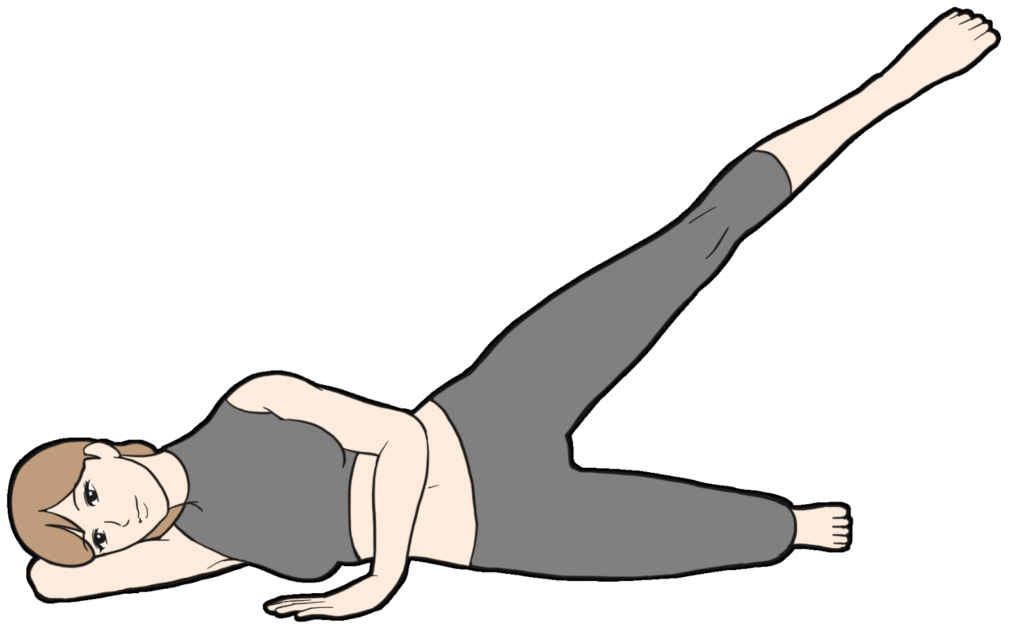
- 横向きに寝ます。
- 骨盤が後ろに倒れないように注意し、股関節を持ち上げます。
- そのまま、10秒キープします。
ヒップリフト
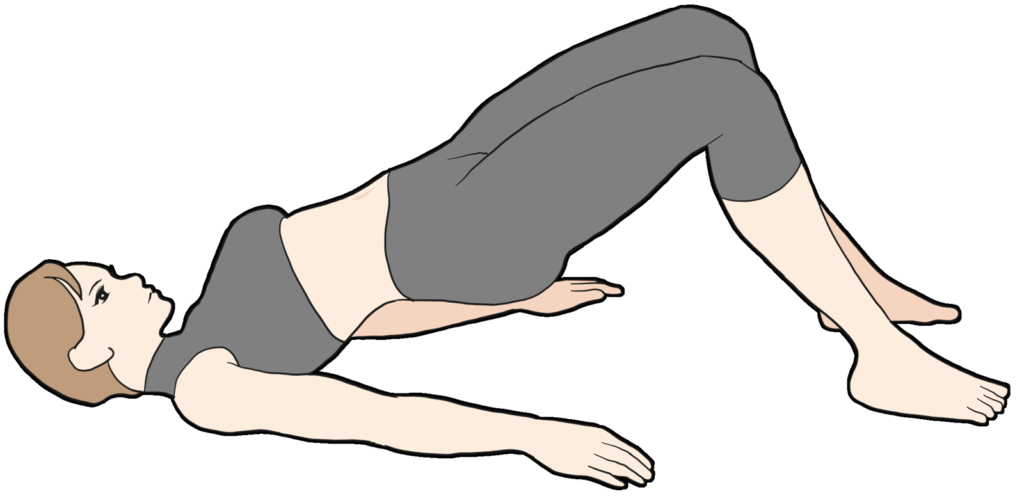
- 上向きに寝ます。
- 手を身体の横につき、お尻を持ち上げます。
- そのまま、10秒キープします。
※どちらのトレーニングも痛みがあれば、すぐに中止しましょう!
体重をかけてトレーニングをする際の注意点
変形性股関節症は股関節への負担の蓄積が症状悪化の要因の一つと報告されています。そのため無理な体重をかけたトレーニングやウエイトトレーニングは、かえって症状の悪化を招きます。しかし、筋力が衰えると、股関節を保護する機能も低下してしまいます。そこで、関節への負担を減らしながら出来るトレーニングとして水中での運動があります。プールなどで浮力を使用しながら痛みのない範囲でトレーニングするのもおすすめです。
関節の負担を減らす日常生活の工夫
体重管理
運動などのリハビリとともに重要なのが日常生活で関節に負担をかけないように工夫をすることです。股関節には、歩行時には体重の3倍ほどの負荷がかかると言われています。体重が重いと普段の生活をするだけでも股関節に大きな負荷がかかります。
そのため、体重の増加には注意が必要なのですが、ダイエットのために運動を増やしすぎてしまうと、かえって症状を悪化させる恐れがあります。無理のない運動と共に、食事の工夫を行い、体重の管理をするようにしましょう。

杖の使用
股関節にかかる負荷を減らすためには、杖の使用もおすすめです。年齢的に抵抗があり、杖をつくのを避ける方もいらっしゃいますが、最近はおしゃれな杖も増えてきており、インターネットでの購入もできます。自分好みの杖を見つけててはいかがでしょうか。

生活様式を洋式へ
減ってはきているとは思いますが、「和式」の生活は股関節を深く曲げたり、強い力を必要とするため、股関節に大きな負担がかかります、そのため、床での生活をなるべく減らし、椅子やベッドの使用をしましょう。また、普段使用する椅子やトイレの座面を高くするなどの工夫もおすすめですよ。
まとめ
変形性股関節症は徐々に変形が進み、症状が悪化していくため、早いうちからの対応していき、進行を抑えて、症状を少なくしていくことが大切。違和感がある場合は早めに医療機関を受診しましょう。
変形性股関節症でも、すぐに手術が必要になる訳ではありません。減量や生活様式を変えるだけでも痛みに変化が出てくるかもしれません。スリーウエルネスでは痛みのある方、ない方に関わらず、医療国家資格(柔道整復師、理学療法士)を持ったトレーナーが、マンツーマンでトレーニングを行います。歩行でお悩みの方、痛みにお悩みの方、一度体験に来てみませんか?
スリーウエルネス理学療法士 原田







